Evaluation of Key Indicators for Assessing and Grading Severity of Preeclampsia
DOI:
https://doi.org/10.32007/jfacmedbaghdad2992Keywords:
ALT, AST, Platelets, Preeclampsia, ProteinuriaAbstract
Background: Preeclampsia (PE) is a condition that is specific to pregnancy and has a substantial impact on the morbidity and mortality of the mother and the fetus worldwide. Currently, various markers may serve as possible predictors or markers for illness severity.
Objectives: The present study aimed to identify and evaluate the key clinical indicators differentiating preeclampsia with and without severe features.
Methods: The research included 90 pregnant Iraqi women who manifested preeclampsia subsequent to 24 weeks of gestation and were selected from Al-Elwiya Teaching Hospital for Maternity between April and June 2024. The patients were categorized into two groups: 45 with preeclampsia without severe features and 45 with preeclampsia with severe features. Key indicators assessed included blood pressure and laboratory parameters. Outcomes such as birth weight and FHR and complications, such as Caesarean section, intrauterine death, and eclampsia, were also determined.
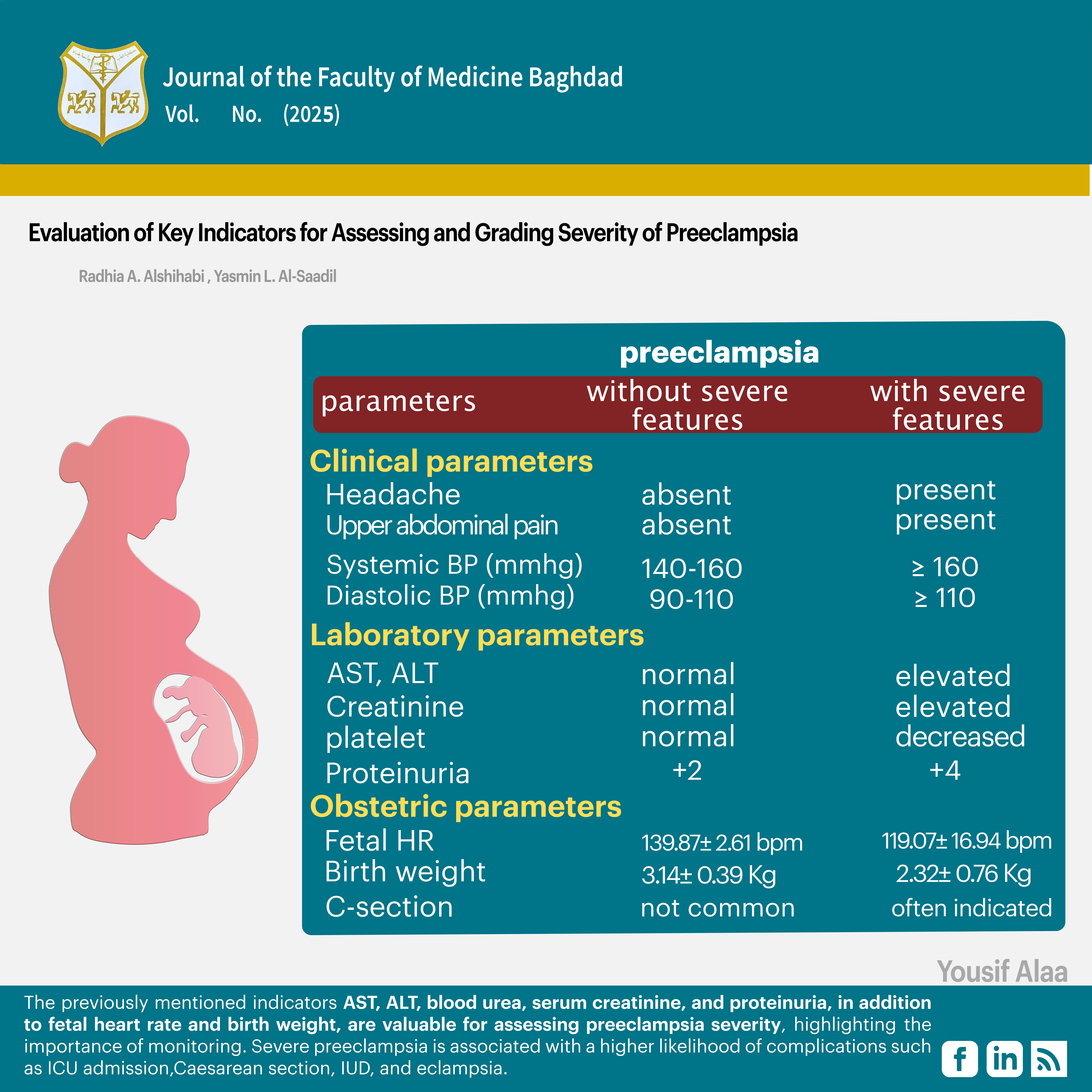
Results: The levels of Alanine Aminotransferase (AST), Alanine Transaminase (ALT), blood urea, and serum creatinine were significantly elevated in PE with severe features, while platelet counts were substantially reduced. Additionally, there was a noticeable rise in proteinuria; in PE without severe features, proteinuria reaches +2. While in PE with severe features, proteinuria exceeds +4. Pregnant women with preeclampsia with severe features had a lower birth weight of 2.32 kg, compared to those without severe features, who had a birth weight of 3.14 kg. The baseline fetal heart rate (FHR) decreased from 139 bpm in PE without severe features to 119 bpm in PE with severe features. PE with severe features is linked to greater maternal and fetal complications and shows increased rates of intensive care unit (ICU) (71.11%), Caesarean section (CS) (75.56%), intrauterine death (IUD) (15.55%), and eclampsia (11.11%).
Conclusion: The previously mentioned indicators AST, ALT, blood urea, serum creatinine, and proteinuria, in addition to fetal heart rate and birth weight, are valuable for assessing preeclampsia severity, highlighting the importance of monitoring.
Received: Oct. 2024
Revised: April 2025
Accepted: May 2025
Published Online: May 2025
Published: July 2025
References
1.1. Ibrahem WW, Al-Assaly RK, Al-Haddad NS. CA-125, plasma fibrinogen, and C-reactive protein in correlation with severity of preeclampsia. Journal of the Faculty of Medicine Baghdad. 2017 Apr 2;59(1):31-5. https://doi.org/10.32007/jfacmedbagdad.591154
2. Mou AD, Barman Z, Hasan M, Miah R, Hafsa JM, Das Trisha A, Ali N. Prevalence of preeclampsia and the associated risk factors among pregnant women in Bangladesh. Scientific reports. 2021 Oct 29;11(1):21339.
https://doi.org/10.1038/s41598-021-00839-w
3. Rong M, Yan X, Zhang H, Zhou C, Zhang C. Dysfunction of decidual macrophages is a potential risk factor in the occurrence of preeclampsia. Frontiers in immunology. 2021 May 12;12:655655. https://doi.org/10.3389/fimmu.2021.655655
4. Estational Hypertension and Preeclampsia: ACOG Practice Bulletin, Number 222. Obstet Gynecol. 2020;135(6):e237-e60.
https://doi.org/10.1097/AOG.0000000000003891
5. Tanner MS, Davey MA, Mol BW, Rolnik DL. The evolution of the diagnostic criteria of preeclampsia-eclampsia. American Journal of Obstetrics and Gynecology. 2022 Feb 1;226(2):S835-43. https://doi.org/10.1016/j.ajog.2021.11.1371
6. Phipps EA, Thadhani R, Benzing T, Karumanchi SA. Pre-eclampsia: pathogenesis, novel diagnostics and therapies. Nature Reviews Nephrology. 2019 May;15(5):275-89.
https://doi.org/10.1038/s41581-019-0119-6
7. Chang KJ, Seow KM, Chen KH. Preeclampsia: Recent advances in predicting, preventing, and managing the maternal and fetal life-threatening condition. International journal of environmental research and public health. 2023 Feb 8;20(4):2994. https://doi.org/10.3390/ijerph20042994
8. Narkhede AM, Karnad DR. Preeclampsia and related problems. Indian Journal of Critical Care Medicine: Peer-reviewed, Official Publication of Indian Society of Critical Care Medicine. 2021 Dec;25(Suppl 3):S261.
https://doi.org/10.5005/jp-journals-10071-24032
9. Poon LC, Shennan A, Hyett JA, Kapur A, Hadar E, Divakar H, McAuliffe F, da Silva Costa F, Von Dadelszen P, McIntyre HD, Kihara AB. The International Federation of Gynecology and Obstetrics (FIGO) initiative on preeclampsia (PE): a pragmatic guide for first-trimester screening and prevention. International Journal of gynaecology and Obstetrics: the official organ of the International Federation of Gynaecology and Obstetrics. 2019 May;145(Suppl 1):1. https://doi.org/10.1002/ijgo.12802
10. Aneman I, Pienaar D, Suvakov S, Simic TP, Garovic VD, McClements L. Mechanisms of key innate immune cells in early-and late-onset preeclampsia. Frontiers in immunology. 2020 Aug 18;11:1864. https://doi.org/10.3389/fimmu.2020.01864
11. Grimes S, Bombay K, Lanes A, Walker M, Corsi DJ. Potential biological therapies for severe preeclampsia: a systematic review and meta-analysis. BMC pregnancy and childbirth. 2019 Dec;19:1-2.
https://doi.org/10.1186/s12884-019-2268-9
12. Hypertension in pregnancy: diagnosis and management. London: National Institute for Health and Care Excellence (NICE); 2019. https://www.ncbi.nlm.nih.gov/books/NBK546004/
13.Shalal MM, Miran NM, Mohammad IF. Serum parathyroid hormone and total serum calcium levels in mild & severe preeclampsia versus normal pregnancy. Journal of the Faculty of Medicine Baghdad. 2013;55(4):313-7. https://doi.org/10.32007/jfacmedbagdad.554571
14. Cleary-Goldman J, Malone FD, Vidaver J, Ball RH, Nyberg DA, Comstock CH, Saade GR, Eddleman KA, Klugman S, Dugoff L, Timor-Tritsch IE. Impact of maternal age on obstetric outcome. Obstetrics & Gynecology. 2005 May 1;105(5 Part 1):983-90.
https://doi.org/10.1097/01.AOG.0000158118.75532.51
15.Durst JK, Tuuli MG, Stout MJ, Macones GA, Cahill AG. Degree of obesity at delivery and risk of preeclampsia with severe features. American journal of obstetrics and gynecology. 2016 May 1;214(5):651-e1. https://doi.org/10.1016/j.ajog.2015.11.024
16.Weiner E, Feldstein O, Tamayev L, Grinstein E, Barber E, Bar J, Schreiber L, Kovo M. Placental histopathological lesions in correlation with neonatal outcome in preeclampsia with and without severe features. Pregnancy hypertension. 2018 Apr 1;12:6-10.
https://doi.org/10.1016/j.preghy.2018.02.001
17.Nirupama R, Divyashree S, Janhavi P, Muthukumar SP, Ravindra PV. Preeclampsia: Pathophysiology and management. Journal of gynecology obstetrics and human reproduction. 2021 Feb 1;50(2):101975.
https://doi.org/10.1016/j.jogoh.2020.101975
13. 18.ACOG. Gestational hypertension and preeclampsia: ACOG practice bulletin, number 222. Obstet Gynecol. 2020;135(6):e237-60. https://doi.org/10.1097/AOG.000000000000389
14. 19.Moldenhauer JS, Stanek J, Warshak C, Khoury J, Sibai B. The frequency and severity of placental findings in women with preeclampsia are gestational age dependent. American journal of obstetrics and gynecology. 2003 Oct 1;189(4):1173-7.
https://doi.org/10.1067/S0002-9378(03)00576-3
20.Wainstock T, Sergienko R, Sheiner E. Who is at risk for preeclampsia? Risk factors for developing initial preeclampsia in a subsequent pregnancy. Journal of Clinical Medicine. 2020 Apr 13;9(4):1103. https://doi.org/10.3390/jcm9041103
21.Hussein ZG. Study of Liver and Kidney functions in non-pregnant, pregnant, and preeclamptic women. Baghdad Science Journal. 2012 Jun 3;9(2):277-84.
https://doi.org/10.21123/bsj.2012.9.2.277-284
22.Alese MO, Moodley J, Naicker T. Preeclampsia and HELLP syndrome, the role of the liver. The Journal of Maternal-Fetal & Neonatal Medicine. 2021 Jan 2;34(1):117-23. https://doi.org/10.1080/14767058.2019.1572737
23. Charles N, Amarachukwu N, Ekpo E, Cajethan E. Changes in renal function among women with preeclampsia in a tertiary health institution in Nigeria. Int J Womens Health Rep Sci. 2020 Jul;8(3):272
https://doi.org/10.15296/ijwhr.2020.44
24. Kasraeian M, Asadi N, Vafaei H, Zamanpour T, Shahraki HR, Bazrafshan K. Evaluation of serum biomarkers for detection of preeclampsia severity in pregnant women. Pakistan Journal of Medical Sciences. 2018 Jul;34(4):869.
https://doi.org/10.12669/pjms.344.14393
25. Nayyef HD, Alhusaynei AJ. Platelet Parameters in Nonthrombocytopenic Preeclampsia: A Case-Control Study. Journal of the Faculty of Medicine Baghdad. 2024;65(4). https://doi.org/10.32007/jfacmedbagdad.2084
26. Salman AF, Hameed BH, Ali EA. The Value of Platelet Indices and platelet to lymphocyte ratio as predictors of severity of Preeclampsia in Iraqi women. Journal of Biotechnology Research Center. 2021 Dec 1;15(2):5-12. https://doi.org/10.24126/jobrc.2021.15.2.604
27. Al-Habib MF, Abdulshaheed NA. Electron microscopic study of the effects of preeclampsia on the placental endothelial cells ultra structures during pregnancy. AL-Kindy College Medical Journal. 2010 Jun 30;6(1):39-44.
https://jkmc.uobaghdad.edu.iq/index.php/MEDICAL/article/view/699
28. Okamoto T, Watanabe K, Banno T, Saitou T, Sugiura K, Iwasaki A, Matsushita H, Wakatsuki A. Amount of proteinuria as associated with severity classification of pregnant women with preeclampsia. Pregnancy Hypertension. 2022 Aug 1;29:30-5. https://doi.org/10.1016/j.preghy.2022.05.009
29. Bayram SM, Salih LA, Eleiwe SA. The Study the correlation between Human Chorionic Gonadotropin Hormone and Some Biochemical Parameters in Iraqi Women with Pregnancy-Induced Hypertension. Iraqi Journal of Science. 2018 Oct 31:1786-91.
30.Özkara A, Kaya AE, Başbuğ A, Ökten SB, Doğan O, Çağlar M, Kumru S. Proteinuria in preeclampsia: is it important?. Ginekologia polska. 2018;89(5):256-61.
https://doi.org/10.5603/GP.a2018.0044
31Krispin E, Berezowsky A, Chen R, Meizner I, Wiznitzer A, Hadar E, Bardin R. Updating the amniotic fluid index nomograms according to perinatal outcome. The Journal of Maternal-Fetal & Neonatal Medicine. 2020 Jan 2;33(1):113-9.
https://doi.org/10.1080/14767058.2018.14879 32.Magann EF, Chauhan SP, Doherty DA, Barrilleaux PS, Martin Jr JN, Morrison JC. Predictability of intrapartum and neonatal outcomes with the amniotic fluid volume distribution: a reassessment using the amniotic fluid index, single deepest pocket, and a dye-determined amniotic fluid volume. American journal of obstetrics and gynecology. 2003 Jun 1;188(6):1523-8. https://doi.org/10.1067/mob.2003.381
33.Sirenden H, Sunarno I, Arsyad MA, Idris I. Birth weight, Apgar score, and fetal complications in mothers with severe preeclampsia. Enfermeria Clinica. 2020 Mar 1;30:533-6. https://doi.org/10.1016/j.enfcli.2019.07.154
34.Yum MK, Kim CR, Park EY, Kim JH. Instability and frequency-domain variability of heart rates in fetuses with or without growth restriction affected by severe preeclampsia. Physiological measurement. 2004 Aug 6;25(5):1105. https://doi.org/10.1088/0967-3334/25/5/002
35.atashkhoei simin, mohammadzadeh lame mojtaba. Outcome of patients admitted to obstetric intensive care unit with severe preeclampsia, eclampsia or hellp syndrome. International journal of women’s health and reproduction sciences[internet]. 2015;3(3):155-157. Available from: https://sid.ir/paper/334432/en
36.Sukmawati S, Sunarno I, Arsyad MA, Idris I. Vaginal and cesarean section delivery with severe preeclampsia and preeclampsia with complications. Enfermería Clínica. 2020 Mar 1;30:537-40. https://doi.org/10.1016/j.enfcli.2019.07.155
37.Sirenden H, Sunarno I, Arsyad MA, Idris I. Birth weight, Apgar score, and fetal complications in mothers with severe preeclampsia. Enfermeria Clinica. 2020 Mar 1;30:533-6. https://doi.org/10.1016/j.enfcli.2019.07.154
38.Nagaraj R,Ramakrishnappa HC, ChandrashekharAB, Iyengar SL.Association of abruptio placenta in patient with pre-eclampsia with severe features and without severe features. Int J Reprod Contracept Obstet Gynecol 2024;13:911-5.
https://doi.org/10.18203/2320-1770.ijrcog20240786
39.Bartal MF, Sibai BM. Eclampsia in the 21st century. American journal of obstetrics and gynecology. 2022 Feb 1;226(2):S1237-53. https://doi.org/10.1016/j.ajog.2020.09.037
40.Majeed BA, Jasim SK, Al-Momen H, Hussein MJ. Iraqi women with preeclampsia: Maternal and neonatal outcomes. Open Access Macedonian Journal of Medical Sciences. 2020 Oct 15;8(B):866-70. https://doi.org/10.3889/oamjms.2020.5043
Downloads
Published
Issue
Section
Categories
License
Copyright (c) 2025 Radhia A. Alshihabi, Yasmin L. Al-Saadi

This work is licensed under a Creative Commons Attribution 4.0 International License.











 Creative Commons Attribution 4.0 International license..
Creative Commons Attribution 4.0 International license..


